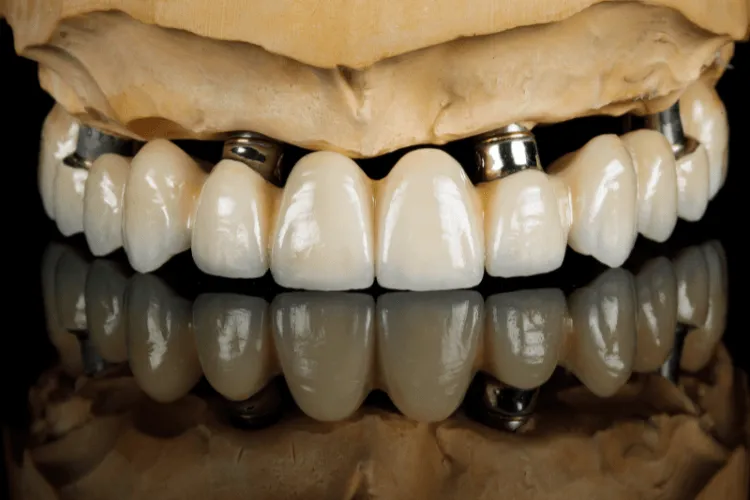
All-On-X u pacjentów z ograniczoną ilością kości - kiedy technologia zastępuje augmentację
Zanik kości po utracie zębów nie oznacza automatycznie, że stałe zęby na implantach są niemożliwe do realizacji.
Współczesna implantologia pozwala w wielu przypadkach sprytnie ominąć klasyczną odbudowę kości, wykorzystując precyzyjne planowanie, zmianę osi implantów i anatomiczne strefy o lepszej jakości podłoża kostnego. Warunkiem jest jednak właściwa diagnostyka i realistyczna ocena ryzyka - bez uproszczeń i marketingowych obietnic.
Jeśli na fotelu stomatologicznym usłyszałeś, że „nie masz odpowiedniej ilości kości pod implanty” i obawiasz się przeszczepów lub zastanawiasz się jakie są alternatywy - zapraszam do lektury.
Dlaczego kość zanika i co to zmienia w kontekście odbudowy pełnego łuku
Kość zanika głównie dlatego, że po utracie zębów przestaje być obciążana w sposób fizjologiczny, a organizm przebudowuje wyrostek zębodołowy do nowych warunków. Najprościej mówiąc: kiedy nie ma korzeni zębów i nie ma przenoszenia sił żucia na kość w „naturalny” sposób, kość traci bodziec do utrzymania swojej objętości.
Dla planowania pełnego łuku to ma bardzo konkretne konsekwencje. Zanik może zmniejszać:
wysokość kości w miejscach, gdzie „wchodziłby” implant
szerokość wyrostka, czyli ile jest kości „na boki”
bezpieczny dystans do struktur anatomicznych, takich jak zatoka szczękowa w szczęce czy nerw zębodołowy dolny w żuchwie
W praktyce oznacza to, że przy bezzębiu nie pytamy tylko „czy da się wkręcić implant”, ale „czy da się uzyskać stabilne podparcie dla pełnego łuku w sposób przewidywalny, bez przeciążenia i bez ryzyka naruszenia anatomii”. Dlatego czasem techniki All-on-X, implanty pochylone czy krótkie implanty realnie poszerzają możliwości, a czasem jedyną bezpieczną drogą pozostaje augmentacja.
Jakie parametry kości są kluczowe - wysokość, szerokość, jakość i przebieg struktur anatomicznych
Najważniejsze parametry kości to wysokość, szerokość, jakość oraz to, jak blisko przebiegają krytyczne struktury anatomiczne, bo to one decydują o stabilności implantu i bezpieczeństwie zabiegu. Te cztery elementy brzmią ogólnie, ale każdy z nich przekłada się na bardzo konkretne decyzje w planie leczenia.
Wysokość kości mówi, czy implant ma „miejsce” w osi pionowej. W szczęce problemem bywa bliskość zatoki szczękowej, a w żuchwie ograniczeniem bywa przebieg nerwu zębodołowego dolnego. Jeśli wysokości jest mało, rozważa się m.in. zmianę osi implantów, wykorzystanie innych stref podporowych albo dobór implantów o innej geometrii i długości.
Szerokość kości to odpowiedź na pytanie, czy implant będzie otoczony kością dookoła w sposób stabilny. Przy wąskim wyrostku ryzykiem nie jest tylko „że się nie zmieści”, ale też to, że pozostanie zbyt cienka ściana kostna, co może pogarszać rokowanie i zwiększać ryzyko powikłań.
Jakość kości (jej „gęstość” i struktura) ma znaczenie dla stabilizacji pierwotnej, czyli tego, czy implant po wszczepieniu jest wystarczająco stabilny, by w ogóle rozważać szybkie obciążenie pracą tymczasową. Geometria implantu i sposób preparacji łoża mają wpływ na uzyskanie pierwotnej stabilizacji oraz na przebudowę kości wokół implantu, co jest istotne właśnie wtedy, gdy kości nie ma „w nadmiarze”.
Przebieg struktur anatomicznych to element, który często decyduje o tym, czy „ominięcie augmentacji” jest w ogóle rozsądną opcją. Jeżeli nerw, zatoka lub inne ograniczenia anatomiczne są bardzo blisko, wtedy planowanie musi uwzględniać margines bezpieczeństwa, a to potrafi zmienić cały wariant leczenia.
Różne miejsca zaniku w szczęce i żuchwie
Zanik kości wygląda inaczej w szczęce i inaczej w żuchwie, dlatego to samo hasło „mało kości” może oznaczać zupełnie inny problem i inne opcje leczenia. To jeden z powodów, dla których porównywanie doświadczeń znajomych albo czytanie ogólnych opisów w internecie często wprowadza w błąd.
W szczęce częstym „ograniczeniem” jest jednocześnie:
utrata wysokości wyrostka
powiększanie się przestrzeni zatoki szczękowej (pneumatyzacja), która zmniejsza dostępne miejsce nad planowanym implantem
To sprawia, że planowanie pełnego łuku w szczęce często rozbija się o pytanie, czy lepsza będzie zmiana osi implantów, wykorzystanie innych stref podporowych, czy jednak podniesienie dna zatoki i odbudowa kości.
W żuchwie zanik bywa bardziej „wąski” i „niski” w rejonie wyrostka, a dodatkowym ograniczeniem jest przebieg nerwu zębodołowego dolnego. W praktyce oznacza to, że czasem można bezpiecznie pracować na krótszych implantach albo inaczej rozłożyć podparcia, ale czasem jedynym sposobem na zachowanie bezpieczeństwa jest zmiana koncepcji leczenia albo etapowanie.
Czy technologia typu “All-O-X” może zastąpić augmentację?
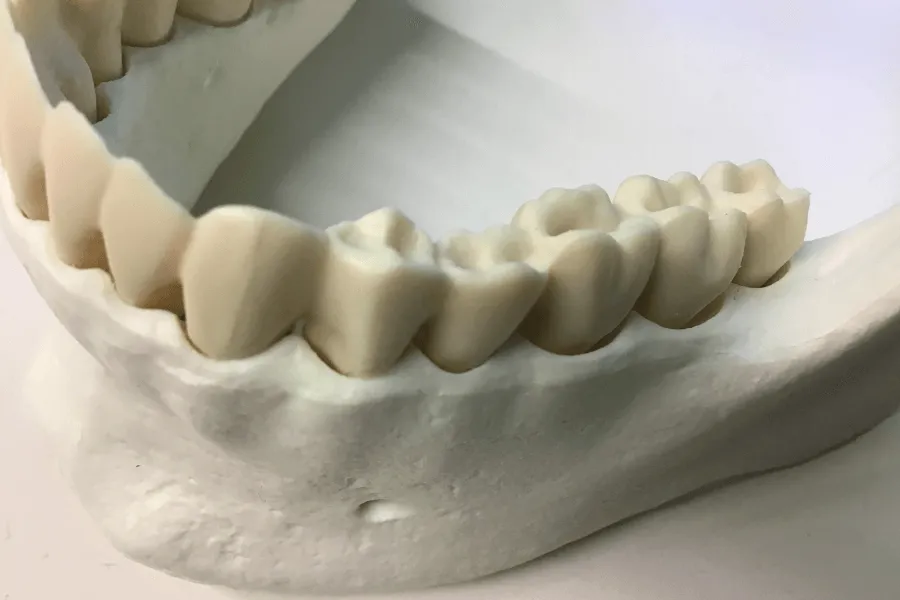
Rozwiązania typu All-On-X może w wybranych przypadkach zastąpić augmentację, ale tylko wtedy, gdy pozwala bezpiecznie wykorzystać istniejącą kość i uzyskać stabilizację implantów. Nie jest to rozwiązanie „z definicji lepsze” od odbudowy kości, lecz alternatywna strategia leczenia, która opiera się na zmianie geometrii implantacji, a nie na odtwarzaniu utraconego podłoża. Kluczowe jest to, czy dostępna kość pozwala na kontrolę sił i przewidywalne gojenie.
Jak All-On-X pozwala uniknąć chirurgicznej odbudowy kości?
All-On-X pozwala uniknąć augmentacji wtedy, gdy możliwe jest oparcie implantów w istniejących, biologicznie stabilnych strefach kostnych. Zamiast odbudowywać kość w miejscach o niekorzystnej anatomii, leczenie wykorzystuje te obszary, w których kość zachowała odpowiednią gęstość i objętość. Dzięki temu zabieg może być mniej rozległy, a liczba etapów chirurgicznych mniejsza.
W praktyce oznacza to, że leczenie koncentruje się na:
precyzyjnym doborze miejsc implantacji
kontroli osi i długości implantów
równomiernym rozkładzie obciążeń w pracy protetycznej
W opisach przypadków podkreślano, że ominięcie augmentacji było możliwe nie dlatego, że kość „nagle stała się wystarczająca”, lecz dlatego, że zmieniono sposób jej wykorzystania.
Zmiana osi implantów i wykorzystanie „lepszych stref kostnych”
Zmiana osi implantów polega na świadomym odejściu od pionowego ustawienia na rzecz kierunku zgodnego z anatomią dostępnej kości. Takie podejście pozwala ominąć obszary zaniku, zatoki szczękowe lub nerw zębodołowy, jednocześnie zwiększając powierzchnię kontaktu implantu z kością.
Istotne znaczenie ma projekt pracy protetycznej, która musi neutralizować siły boczne. To właśnie na tym etapie technologia może „zastąpić” augmentację, ale tylko wtedy, gdy zachowana jest kontrola obciążeń.
Implanty pochylone - kiedy „tilt” omija zatokę lub nerw bez zwiększania ryzyka
Implanty pochylone pozwalają ominąć zatokę szczękową lub nerw zębodołowy, gdy ich długość i kierunek zapewniają stabilne zakotwiczenie w kości podstawnej, aby końcówka implantu znajdowała się w gęstszej, mniej przebudowanej kości.
Opisywano przypadki, w których:
implanty pochylone osiągały wyższą stabilizację pierwotną niż implanty pionowe
możliwe było natychmiastowe obciążenie mimo zaawansowanego zaniku w odcinku bocznym
ryzyko powikłań nie wzrastało przy zachowaniu prawidłowej protetyki
Takie rozwiązanie nie jest jednak uniwersalne i wymaga dokładnej analizy
CBCT.
Implanty krótkie - w jakich warunkach mogą być alternatywą dla augmentacji

sprawdzają się w kości o dobrej gęstości
wymagają bardzo precyzyjnego rozkładu obciążeń
są bardziej wrażliwe na przeciążenia boczne
Dobrym przykładem tego, że „miejsce zaniku” i „typ kości” realnie zmieniają strategię jest przypadek w którym prof Marincola opisuje wykorzystanie krótkich implantów w atroficznej żuchwie bez złożonych procedur augumentacyjnych, na czterech krótkich implantach
źródło:
https://bicon.nazwa.pl/pdfy/Marincola_2.pdf Wykorzystanie stref tylnych - kiedy możliwe jest oparcie w okolicach skrzydłowych
Oparcie implantów w strefach tylnych jest możliwe wtedy, gdy anatomia pozwala na stabilne zakotwiczenie w kości o wysokiej gęstości. Obszary skrzydłowe i okolice guza szczęki często zachowują lepszą jakość kości niż klasyczny wyrostek zębodołowy.
Takie rozwiązanie:
pozwala skrócić łuk protetyczny
zmniejsza dźwignie działające na implanty przednie
bywa alternatywą dla rozległej odbudowy zatok
Jest to jednak technika wymagająca doświadczenia i nie jest standardem w każdym przypadku zaniku kości.
Implanty zygomatyczne - dla kogo są rozważane przy skrajnym zaniku szczęki i jakie mają ograniczenia
Implanty zygomatyczne rozważa się u pacjentów ze skrajnym zanikiem szczęki, gdy inne metody nie pozwalają na stabilne osadzenie implantów.
Zakotwiczenie w kości jarzmowej umożliwia odbudowę pełnego łuku bez przeszczepów, ale wiąże się z większą złożonością zabiegu.
Ograniczenia tej metody obejmują:
większe ryzyko powikłań chirurgicznych
konieczność bardzo precyzyjnego planowania
ograniczoną dostępność doświadczonych zespołów
Dlatego implanty zygomatyczne są rozwiązaniem specjalistycznym, a nie rutynowym zamiennikiem augmentacji.
Kiedy rozwiązania „bez przeszczepu” skracają leczenie, a kiedy tylko przesuwają ryzyko na inny etap
Jeśli brak kości powoduje przeciążenia, niestabilność lub konieczność kompromisów protetycznych, ryzyko nie znika - zmienia jedynie moment, w którym się ujawnia.
Pytanie nie brzmi „czy da się bez przeszczepu”, lecz:
czy efekt będzie stabilny długoterminowo
czy możliwe będzie utrzymanie higieny
czy obciążenia będą biologicznie akceptowalne
Właśnie dlatego decyzja o rezygnacji z augmentacji zawsze musi wynikać z analizy ryzyka, a nie z chęci skrócenia leczenia.
Porównanie ścieżek leczenia u pacjenta z zanikiem kości
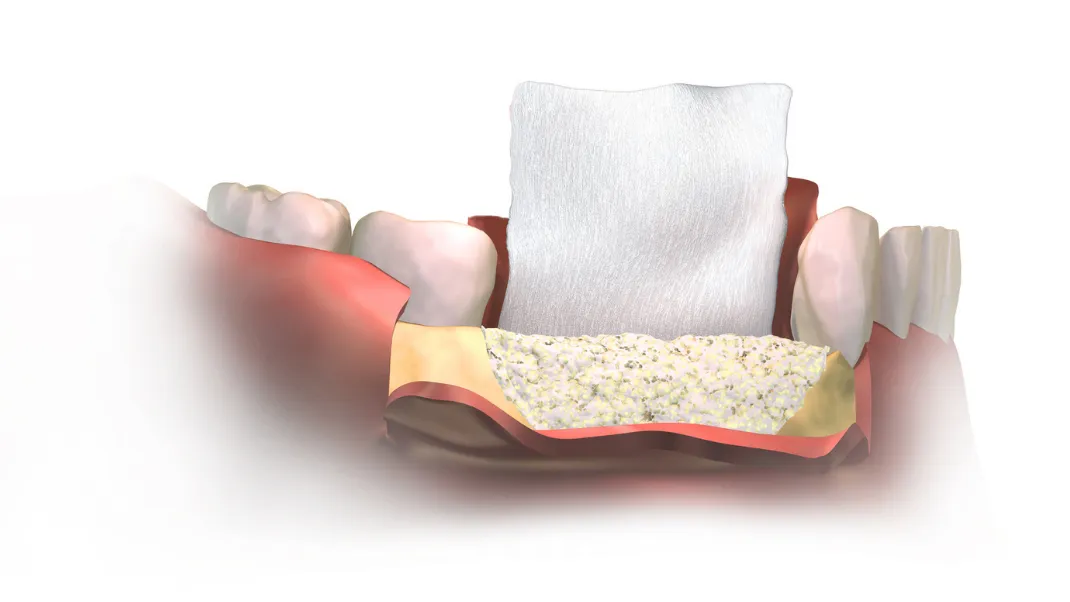
U pacjenta z zanikiem kości nie istnieje jedna „najlepsza” metoda leczenia - istnieją różne ścieżki o odmiennym profilu ryzyka, czasie trwania i przewidywalności. Wybór nie polega na znalezieniu najszybszego rozwiązania, lecz na dopasowaniu strategii do warunków anatomicznych, biologicznych i funkcjonalnych, tak aby efekt był stabilny w długim okresie.
Poniżej omawiam trzy najczęściej rozważane drogi postępowania u pacjentów z ograniczoną ilością kości, bez wartościowania ich z góry.
All-On-X bez augmentacji - jakie są typowe ograniczenia lub ryzyko?
All-On-X bez augmentacji pozwala uniknąć przeszczepów kości, ale odbywa się kosztem mniejszego marginesu błędu biomechanicznego. Implanty są wówczas osadzane wyłącznie w istniejącej kości, często przy wykorzystaniu zmienionej osi, stref tylnych lub implantów o specyficznych parametrach.
Typowe ograniczenia tej ścieżki to:
silna zależność powodzenia leczenia od jakości kości i stabilizacji pierwotnej
większa wrażliwość konstrukcji na przeciążenia zgryzowe
mniejsze możliwości korekty w przypadku niekorzystnej adaptacji tkanek
konieczność bardzo precyzyjnego zaprojektowania pracy protetycznej
Ryzyko nie polega na samej rezygnacji z augmentacji, lecz na tym, że wszystkie kompromisy biomechaniczne kumulują się w jednym etapie leczenia. Jeżeli warunki wyjściowe są graniczne, ewentualne powikłania mogą ujawnić się dopiero po oddaniu pracy, a nie w trakcie gojenia.
All-On-X z augmentacją etapową - wydłużenie leczenia poprawia bezpieczeństwo i przewidywalność
All-On-X z augmentacją etapową wydłuża leczenie, ale zwiększa kontrolę nad każdym jego etapem. Odbudowa kości przed lub w trakcie leczenia implantologicznego pozwala stworzyć podłoże o bardziej przewidywalnych parametrach, zwłaszcza w zakresie szerokości i stabilności implantu.
Zaletą tego podejścia jest:
możliwość osadzenia implantów w osi bardziej zbliżonej do fizjologicznej
większy margines bezpieczeństwa przy natychmiastowym lub wczesnym obciążeniu
lepsze warunki higieniczne i protetyczne w długim okresie
mniejsze ryzyko przeciążeń w konstrukcjach pełnołukowych
Kosztem jest oczywiście:
Z punktu widzenia przewidywalności biologicznej augmentacja nie jest krokiem wstecz, lecz narzędziem pozwalającym ograniczyć ryzyko w przypadkach granicznych, gdzie technologia bez przeszczepu mogłaby być zbyt agresywna.
Overdenture na implantach jako alternatywa
Overdenture na implantach jest realną alternatywą u pacjentów, u których warunki kostne lub ogólne nie sprzyjają odbudowie stałej. Jest to rozwiązanie ruchome, ale stabilizowane na implantach, co znacząco poprawia komfort w porównaniu z klasyczną protezą całkowitą.
Overdenture może być rozważana, gdy:
ilość lub jakość kości nie pozwala na bezpieczną odbudowę stałą
pacjent ma przeciwwskazania do rozległych zabiegów chirurgicznych
priorytetem jest stabilność i funkcja, a nie konstrukcja stała
konieczne jest ograniczenie obciążeń przenoszonych na implanty
To rozwiązanie:
zmniejsza ryzyko przeciążeń biomechanicznych
pozwala na łatwiejszą kontrolę higieny
bywa etapem przejściowym lub docelowym, zależnie od sytuacji klinicznej
Choć overdenture nie zastępuje stałych zębów na implantach, w wielu przypadkach stanowi bezpieczniejszą i bardziej racjonalną drogę leczenia, szczególnie przy zaawansowanym zaniku kości i zwiększonym ryzyku biologicznym.
Kiedy nie warto zwlekać z konsultacją przy zaniku kości i bezzębiu

Im dłużej kość pozostaje nieobciążona, tym szybciej ulega przebudowie, a to przekłada się na większe kompromisy chirurgiczne i protetyczne w przyszłości. W praktyce oznacza to, że rozwiązania możliwe dziś mogą stać się trudniejsze albo niemożliwe za kilka lat.
Sygnały, które powinny skłonić cię do wcześniejszej diagnostyki, to:
długotrwałe bezzębie lub brak wielu zębów w jednym łuku
pogarszająca się stabilność protezy całkowitej
ból, ucisk lub otarcia błony śluzowej pod protezą
trudności w gryzieniu i żuciu mimo stosowania protezy
zauważalne zmiany rysów twarzy, zapadanie się warg lub policzków
W takich sytuacjach konsultacja nie oznacza decyzji o zabiegu, lecz zatrzymanie procesu „uciekania” dostępnych opcji terapeutycznych poprzez rzetelną ocenę warunków kostnych i zaplanowanie dalszych kroków.
Jak przygotować się do konsultacji, aby podjąć dobrą decyzję?
Dobra konsultacja implantologiczna zaczyna się od przygotowania, które pozwala realnie ocenić możliwości leczenia, a nie od wyboru konkretnej metody. Celem wizyty nie jest szybka kwalifikacja „tak lub nie”, lecz zrozumienie twojej sytuacji klinicznej, ryzyk i alternatyw - w kontekście obecnego stanu kości i twojego zdrowia ogólnego.
Warto przyjść na konsultację z nastawieniem na rozmowę o:
możliwych ścieżkach leczenia i ich konsekwencjach
czasie trwania terapii i liczbie etapów
ryzykach biologicznych i technicznych
rozwiązaniach alternatywnych, jeśli warunki okażą się graniczne
Takie podejście pozwala uniknąć decyzji opartych wyłącznie na czasie leczenia lub hasłach marketingowych, a skupić się na bezpieczeństwie i trwałości efektu.
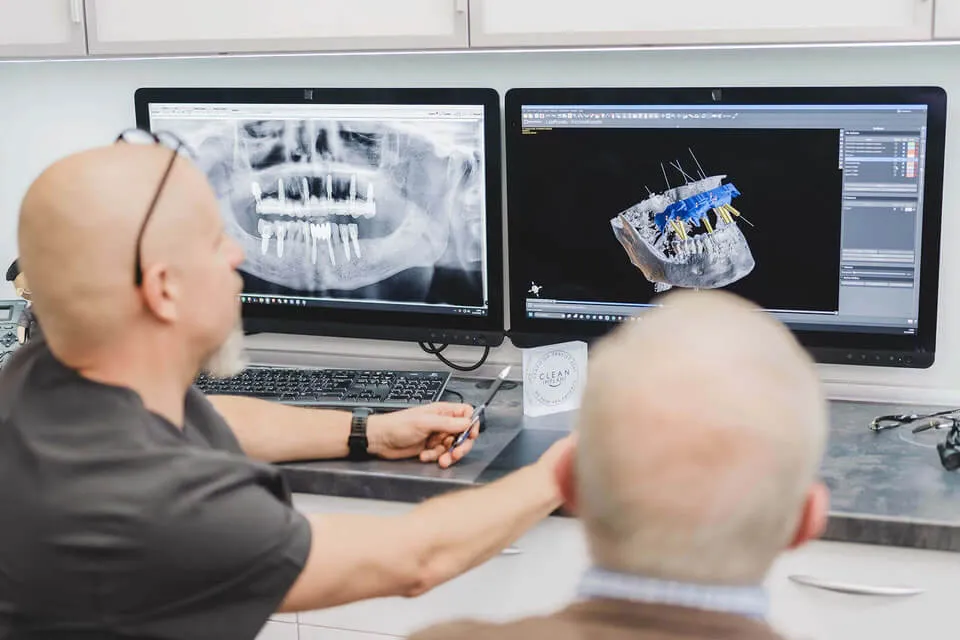
Jakie badania i dokumenty warto zabrać na konsultację
Na konsultację warto zabrać wszystkie informacje, które pomagają ocenić stan kości, gojenie i ryzyko ogólnomedyczne. Przydatne są:
aktualne lub wcześniejsze badania CBCT, jeśli były wykonywane
zdjęcia pantomograficzne lub punktowe z poprzednich lat
lista przyjmowanych leków, szczególnie wpływających na kość lub krzepliwość
informacje o chorobach przewlekłych i ich aktualnym wyrównaniu
dokumentacja wcześniejszego leczenia implantologicznego lub protetycznego
dane dotyczące przebytych zabiegów chirurgicznych w obrębie jamy ustnej
Dzięki tym informacjom konsultacja może skupić się na realnej analizie twojej sytuacji. To właśnie ten etap decyduje, czy leczenie będzie zaplanowane świadomie, z uwzględnieniem długoterminowych konsekwencji, a nie tylko bieżących możliwości.